Одним из самых частых заболеваний верхних дыхательных путей после ОРВИ и гриппа является риносинусит. Для острого риносинусита характерна сезонность, что и для ОРВИ: количество заболевших растет осенью, зимой и ранней весной, значительно уменьшается количество заболевших в теплое время года.
Риносинусит — это воспаление слизистой оболочки полости носа и околоносовых пазух, сопровождающееся двумя или более основными симптомами, один из которых затруднение носового дыхания и (или) выделения из носа (в том числе носоглотку), головная боль в проекции пазух, снижение или потеря обоняния.
Первой причиной развития острого риносинусита является ОРВИ. На втором месте стоят различные переохлаждения организма. Самым опасным вирусом в отношении развития риносинусита является грипп. Из бактерий чаще всего участвуют в развитии синусита стрептококк, золотистый стафилококк, гемофильная палочка, моракселла, кишечная палочка. Исследование возбудителей острого бактериального синусита в 2003 г. выявило пневмококк у 42% больных, гемофильную палочку у 25%.
Искривления носовой перегородки всегда ведут за собой нарушение циркуляции воздуха в околоносовых пазухах, вследствие этого нарушается отток слизи из них. Все это ведет к снижению защитной функции слизистой оболочки носовой полости и верхнечелюстных пазух от проникновения инфекций.
Как и практически любое заболевание, риносинусит бывает острый и хронический.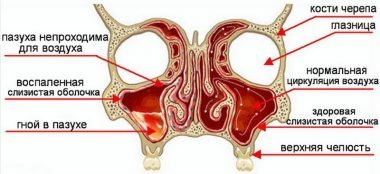
Самое первое, что требуется в лечении острого риносинусита — это эвакуация гнойного содержимого из околоносовых пазух (пазухах), восстановление проходимости соустий в пазухах, восстановление функционирования мукоцилиарного клиренса (защитного) слизистой оболочки носа. Эти направления в схеме лечения и определяют выбор лекарственных средств;
Препаратом первого выбора при остром бактериальном риносинусите является амоксициллин. Однако уже сейчас более 5% штаммов гемофильной палочки не чувствительны к амоксициллину. В случае отсутствия аллергической реакции на пенициллины назначаются так называемые «защищённые пенициллины»: беталактамные пенициллины в комбинации с ингибитором беталактамазы Амоксициллин + Клавулановая кислота. Другим вариантом являются цефалоспорины третьего поколения (цефотаксим, цефтазидим, цефдиторен). Макролиды являются препаратами выбора при непереносимости пенициллинового ряда (кларитромицин, азитромицин), при неэффективности макролидов или устойчивости к ним назначаются фторхинолоны (Левофлоксацин, Меропенем). Длительность курса антибиотикотерапии должна составлять 7−10 дней;
Отдельно стоит препарат Назонекс, это назальный гормональный препарат с низкой биодоступностью (0,6%),
В комплексном лечении острых синуситов широкое применение находит физиотерапевтическое лечение (УВЧ терапия, лазеротерапия).
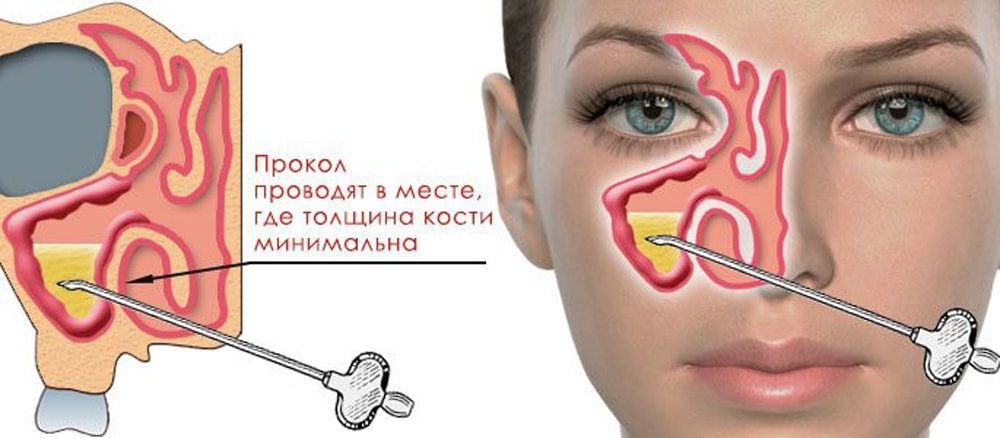
Самое неприятное при лечении острого гнойного синусита — лечебная пункция (прокол) верхнечелюстной пазухи. Этот метод показан при наличии экссудата (уровня жидкости или тотальном затемнении) в верхнечелюстных пазухах при рентгенологическом исследовании. Данный метод лечения бактериального риносинусита является «золотым стандартом» при выборе метода лечения. Бытует миф, что если сделал так называемый «прокол», то всю оставшуюся жизнь будешь страдать от синусита и постоянно делать «прокол». Данный миф своими корнями идет с далеких времен, когда пациенты были менее дисциплинированные в части своего здоровья, и после данного прокола, получив значительное облегчение, не продолжали курс лечения. И в итоге приводили к повторному накоплению гноя в пазухе и соответственно к повторному «проколу».
Лечебная пункция верхнечелюстных пазух предназначена не для мучения пациента, а для устранения очага инфекции, и как следствие облегчение состояния пациента и течение заболевания.
Согласно классической современной концепции хроническое воспаление в ОНП практически всегда является следствием нарушения аэрации пазух и частичной или полной блокады их естественных соустий. Хронический риносинусит (ХРС) сопровождается теми же симптомами что и острый, но вне обострения они значительно менее выражены.
В хирургическом лечении риносинусита превалирует концепция минимальной инвазивности. Необходимость в радикальных хирургических вмешательствах в настоящее время практически отпала. Менее травматичные функциональные вмешательства с использованием эндоскопов и мягкотканых шейверов дают лучшие результаты. Дальнейшее развитие концепция эндоскопической хирургии околоносовых пазух получила в новом методе баллонной остиосинусопластики, когда расширение соустья пораженной пазухи производят при помощи раздувного баллона, который вводят в соустье на проводнике под контролем эндоскопа.
Берегите свое здоровье!
Записаться на прием к отоларингологу
Врач отоларинголог — Алиев Рамал Марданович
Записаться можно по телефону (391) 218−35−13 или через личный кабинет
Услуги, которые помогут
Специалисты


